SANTÉ. Le département de chirurgie orthopédique de l’hôpital Sainte-Croix s’est récemment distingué. Un nouveau protocole permet de réduire la durée d’hospitalisation tout en augmentant un peu le nombre d’opérations hebdomadairement.
«C’est le jour et la nuit». Cette phrase, le Dr Michel Camiré et toute l’équipe l’entendent régulièrement depuis la mise en place du programme de récupération optimisée après une chirurgie orthopédique du genou et de la hanche. Avec ce nouveau protocole, les effets secondaires se manifestent peu, la douleur ressentie est moins importante et dans 90 % des cas, les patients obtiennent leur congé 24 heures suivant leur opération, un délai nettement plus court qu’il y a quelques années.
«ll y a dix ans, les patients restaient entre quatre et sept jours. Avant la pandémie, ils étaient hospitalisés trois ou quatre jours. Maintenant, on a réduit à 24 h dans 90 % des cas et on vise un délai de 12 h à 15 h d’ici quelques années pour les personnes qui auront certains types de prothèses de hanche et des prothèses unicompartimentales», avance Marylène Boisclair, technicienne en physiothérapie, indiquant que le volume de patients est un peu plus important depuis l’arrivée du programme. «On peut en opérer 15 à 18 par semaine.»
Ces bénéfices résultent d’un ensemble de procédés mis graduellement en place depuis le début de la pandémie.
«Ca faisait déjà quelques années que Marylène nous en parlait, mais comme toutes nouvelles choses, il y a eu des résistances aux changements. Quand la pandémie a frappé, on se souvient que pendant dix semaines, aucun chirurgien ne pouvait opérer sauf pour les urgences. Ç’a donc été une excellente occasion de commencer à me renseigner et d’approfondir le programme pour finalement le mettre en branle il y a environ un an et demi», raconte le Dr Camiré, chirurgien orthopédiste et adjoint au chef de service.
Le protocole mobilise plusieurs professionnels œuvrant au sein du centre hospitalier drummondvillois, à savoir les cinq orthopédistes, des pharmaciens, des physiothérapeutes, des anesthésistes, des internistes et des infirmières. Les changements concernent d’abord l’anesthésie. La rachianesthésie, une technique plus locale, est maintenant priorisée.

«Avant, on avait des blocs moteurs qu’on appelle. Les gens étaient complètement gelés de la jambe et au niveau moteur donc ça pouvait prendre 48 heures avant qu’on puisse les lever. Maintenant, avec la nouvelle technique, on les lève parfois quatre heures post chirurgie, donc ça ne cause pas d’étourdissement ni de nausée. Ça fait vraiment une différence», explique Marylène Boisclair.
Puis, moins d’opiacés sont administrés aux patients pour contrôler la douleur, ceux-ci étant remplacés par d’autres médicaments.
«On sait qu’il y a de plus en plus de problèmes de dépendances liés aux opiacés, donc on voulait diminuer la quantité tout en gardant un soulagement optimal. On a alors opté pour la coanalgésie, c’est-à-dire d’autres médicaments qui jouent de façon différente sur la douleur. On n’enlève pas complètement les opiacés, car ils font partie de notre arsenal, mais le but étant de donner la plus petite dose efficace possible pour que les patients ne les gardent pas à long terme. Quand on vient rapidement bien contrôler la douleur en soins aigus, on a moins de risque que la douleur escalade et continue dans le temps et on diminue en même temps le risque de douleurs chroniques», détaille la pharmacienne Émilie Dufort-Rouleau, soulignant que les médicaments favorisent la mobilité de l’usager plus tôt dans le processus.
le temps et on diminue en meme temps le haque de dodieus chroniques», détaille la pharmacienne Emilie Dufort-Rouleau, soulignant que les médicaments favorisent la mobilité de l’usager plus tôt dans le processus.
«L’autre avantage du cocktail de médicaments, c’est que le patient sort de la salle d’opération sans douleur, donc il n’est pas en panique. Ça l’aide dans la perspective de retourner à la maison, car sa douleur est contrôlée. De plus, quand les gens étaient nauséeux et vomissaient, souvent, on assistait à des chutes de pression, des chocs vagaux. On perdait plusieurs heures avant de pouvoir faire les exercices», ajoute le spécialiste des hanches et genoux.
Parmi les améliorations, notons également le pansement à base de colle biologique.
«Ça permet de bien sceller la plaie. Habituellement, en 48 heures tout est colmaté. Auparavant, on fermait la plaie avec un fil et des agrafes à la peau ce qui impliquait qu’il fallait couvrir la plaie, car elle n’était pas fermée de façon hermétique. Souvent, ça saignait, donc ça demandait une certaine gestion. Sans compter que pendant 14 jours, les patients ne pouvaient pas mettre de l’eau dessus, donc ça les obligeait à se laver à la débarbouillette. Maintenant, ils peuvent prendre leur douche sans problème», explique le chirurgien.
Sans contredit, ce protopole comporte son lot de bénéfices. Jacques Laramée et Claude Landry peuvent en témoigner.
«Ça s’est passé merveilleusement bien. Je n’ai presque pas eu mal ni d’effets secondaires. Trente minutes après mon réveil, j’étais dans ma chambre et dès le soir, je marchais. Je peux dire que ça bien mieux été que mon opération de ma première hanche en 2018. C’est le jour et la nuit», affirme au bout du fil M. Landry, qui a subi sa chirurgie le 20 décembre.
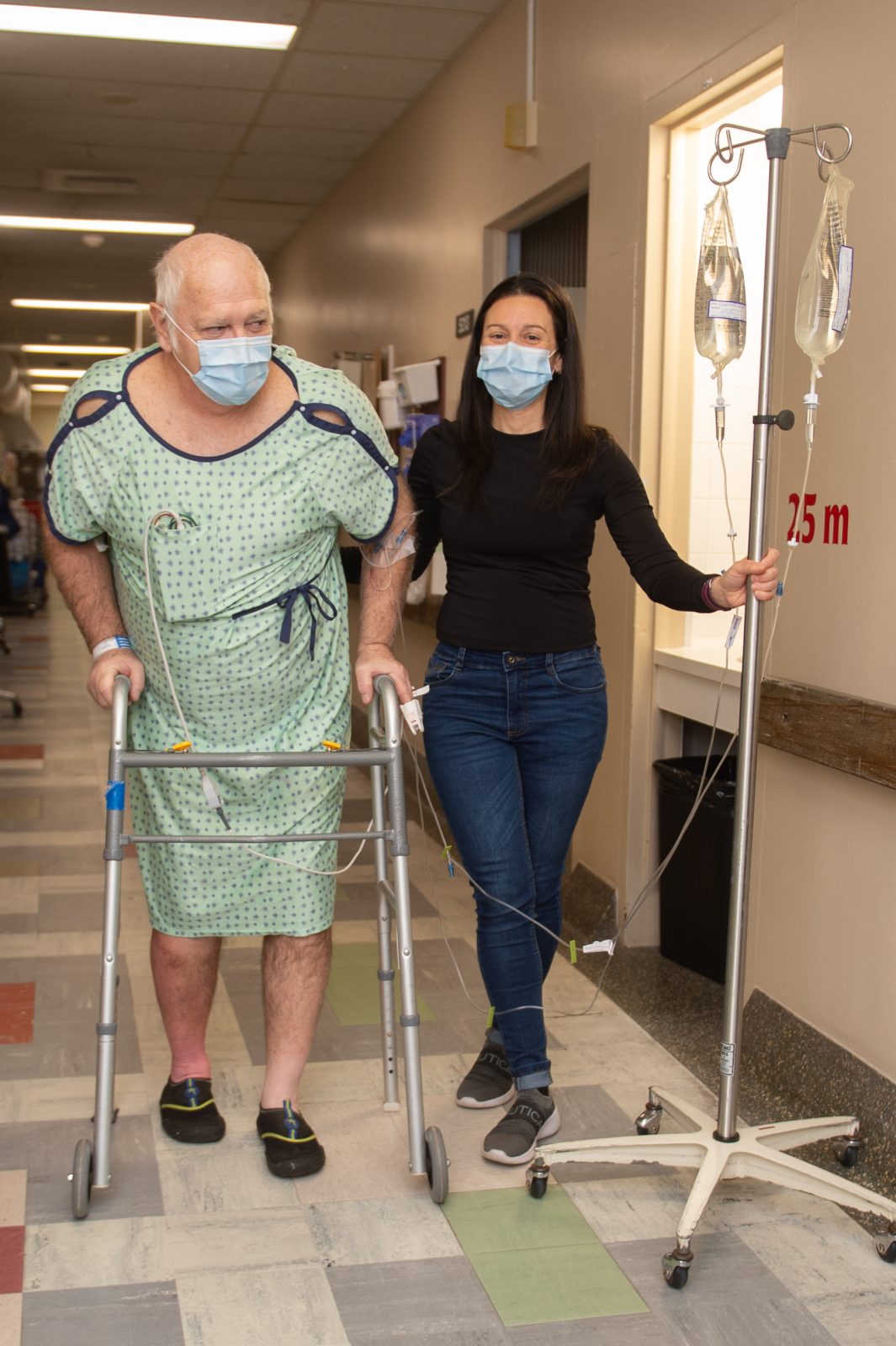
De son côté, Jacques Laramée est assis sereinement dans sa chambre lors du passage de L’Express à l’hôpital. Il vient d’être opéré au genou droit. Marylène Boisclair l’invite à aller marcher dans le corridor, ce qu’il accepte sans hésitation. À l’aide d’une marchette, il fait une vingtaine de pas.
«C’est mieux qu’anticipé. La douleur est survenue graduellement. Je vais bien», exprime-t-il, content du résultat.
Si le programme a pour grand avantage de libérer plus rapidement des lits, le Dr Camiré soutient que c’est d’abord et avant tout le patient qui en bénéficie.
Unique dans la région
Le programme de récupération optimisée après une chirurgie orthopédique du genou et de la hanche est unique dans la région de la Mauricie-et-du-Centre-du-Québec. Le Dr Michel Camiré et ses collègues se sont toutefois inspirés d’un programme similaire implanté à l’hôpital Maisonneuve-Rosemont à Montréal.
Cette avancée leur a valu le Prix d’excellence en soins en régions intermédiaires ou éloignées, de la Fédération des médecins spécialistes du Québec (FMSQ).
Remis le 18 novembre dans le cadre de la 15e édition des Journées de formation interdisciplinaires de la FMSQ. ce prix vise à honorer des médecins spécialistes d’exception ou des projets novateurs qui contribuent à améliorer l’accès, l’efficacité, la qualité ou la sécurité des soins de santé offerts en région en favorisant l’interdisciplinarité.